Ung thư tế bào hắc tố chiếm khoảng 5% các loại ung thư da và khoảng 1% các loại ung thư. Theo nhiều nghiên cứu thì số lượng bệnh nhân ung thư tế bào hắc tố ngày càng tăng.
Phần lớn các bệnh nhân mắc ung thư tế bào hắc tố gặp ở người nhiều t.uổi, t.uổi trung bình mắc bệnh khoảng 60, ít gặp ở người trẻ. Tỉ lệ mắc bệnh ở cả hai giới là tương đương nhau.
Nguyên nhân dẫn đến ung thư tế bào hắc tố
Theo Bệnh viện Da liễu Trung ương, ánh nắng mặt trời là tác nhân chủ yếu gây ung thư tế bào hắc tố, trong đó tia cực tím (UV), có thể gây nên những biến đổi của nhiễm sắc thể. Đây có thể là nguồn gốc của ung thư. Do vậy, càng ở những vùng có nhiều tia cực tím thì nguy cơ mắc bệnh càng cao.
Cháy nắng là yếu tố thuận lợi đối vói ung thư tế bào hắc tố. Hầu hết các trường hợp mắc ung thư tế bào hắc tố đều có t.iền sử bị cháy nắng khi còn trẻ. Người ta thấy rằng những người da trắng, làm việc trong văn phòng ít tiếp xúc với ánh nắng mặt trời, chỉ bị cháy nắng 1 đến 2 lần trong dịp nghỉ mỗi năm có tỉ lệ mắc bệnh cao.
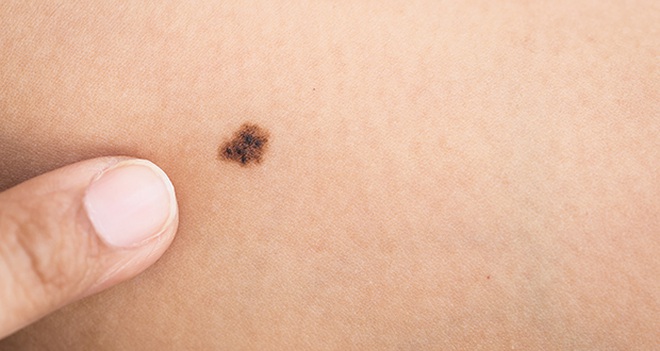
Ảnh: Irish Medical.
Ung thư tế bào hắc tố rất hiếm gặp ở t.rẻ e.m. Theo kết quả một số nghiên cứu, khoảng 5% ung thư tế bào hắc tố xuất hiện trên bớt bẩm sinh, nhất là các bớt bẩm sinh khổng lồ. Rất hiếm gặp ung thư tế bào hắc tố ở trẻ sơ sinh, xuất hiện tự nhiên hay di căn từ mẹ sang con qua rau thai.
Theo một số nghiên cứu, 2 đến 5% ung thư tế bào hắc tố có tính chất gia đình. 30% những bệnh nhân có t.iền sử gia đình mắc ung thư tế bào hắc tố có những bất thường của gen pl6 trên chromosome 9p21.
Triệu chứng lâm sàng của ung thư tế bào hắc tố
Ung thư tế bào hắc tố nông
Thể này thường gặp ở người da trắng (chiếm 70% ung thư tế bào hắc tố ở người da trắng), lứa t.uổi từ 40 đến 50. Tổn thương xuất hiện ở bất kỳ vị trí nào của cơ thể. Tuy nhiên, phụ nữ thường bị ở cẳng chân và nam giới lại gặp nhiều ở lưng.
Lúc đầu tổn thương có màu nâu xen kẽ màu xanh, bờ không đều, kích thước nhỏ và phẳng sau tiến triển lan rộng ra xung quanh, để lại sẹo teo hoặc nhạt màu ở giữa. Sau một thời gian tổn thương trở nên dày, xuất hiện các nốt, cục, loét, c.hảy m.áu. Một đặc điểm nổi bật của ung thư tế bào hắc tố là hiện tượng màu sắc không đồng nhất với sự xen kẽ giữa màu nâu và màu đen hay màu xám ở tổn thương.
Thể này cần chẩn đoán phân biệt với nốt ruồi không điển hình (Atypical naevus). Những nốt ruồi không điển hình thường xuất hiện từ bé hay trong quá trình phát triển của cơ thể, kích thước nhỏ, giới hạn không rõ với da lành. Trường hợp nghi ngờ, nên phẫu thuật cắt bỏ toàn bộ tổn thương và làm xét nghiệm mô bệnh học để xác định.
Ngoài ra, trên lâm sàng, ung thư tế bào hắc tố cũng dễ nhầm với hạt cơm da dầu, tăng sắc tố do ánh nắng, hay ung thư tế bào gai nhiễm sắc tố.
Ung thư tế bào hắc tố thể u
Thể này thường hay gặp ở lứa t.uổi 50 đến 60 t.uổi, nam gặp nhiều hơn nữ. Thương tổn là những u nhỏ, nổi cao trên mặt da, hình vòm đôi khi có cuống, thường có màu nâu đỏ. Thương tổn có thế loét, hay dễ c.hảy m.áu, hay tăng sắc tố rải rác trên bề mặt. Thương tổn hay gặp ở thân mình, tuy nhiên có thể gặp ở bất kỳ vị trí nào trên cơ thể. Bệnh tiến triển nhanh nên thường được chẩn đoán muộn hơn so với thể nông bề mặt và có tiên lượng xấu.
Ung thư tế bào hắc tố của Dubreuilh
Loại ung thư này thường gặp ở người nhiều t.uổi. Thương tổn là các dát màu nâu hay đen hình dạng không đều. Các dát này thường xuất hiện ở vùng da hở như má, thái dương và trán. Thương tổn tiến triển lâu nhiều tháng, nhiều năm có xu hướng lan rộng ra xung quanh đồi khi lành ở giữa, sau đó xuất hiện u ở trên tổn thương, báo hiệu sự xâm lấn sâu xuống phía dưới. Ở giai đoạn sớm, cần chẩn đoán phân biệt với dày sừng da dầu, dày sừng do ánh nắng. Cả hai loại tổn thương này đều rất nông trên bề mặt, tăng sắc tố đồng đều, mầu nâu xám, không bóng.
Các thể khác của ung thư tế bào hắc tố
– Thể đầu chi: Loại ung thư này chiếm khoảng 10% ung thư tế bào hắc tố ở người da trắng và chiếm trên 50% các trường hợp ung thư tế bào hắc tố ở châu Á. Thương tổn thường gặp ở lòng bàn tay, bàn chân, đặc biệt là ở gót chân (chiếm 50% ung thư tế bào hắc tố ở bàn chân). Khởi đầu là một vùng da tăng sắc tố màu sắc không đồng nhất, màu nâu xen kẽ màu đen xám, giới hạn không rõ ràng, không đau, không ngứa. Thương tổn lan rộng ra xung quanh, có thể loét hay xuất hiện các khối u nổi cao.
– Thể niêm mạc: Ung thư tế bào hắc tố có thể thấy ở niêm mạc miệng, s.inh d.ục, quanh h.ậu m.ôn, nhưng hiếm gặp. Thương tổn thường là mảng da tăng sắc tố, tiến triển nhanh chóng lan ra xung quanh, nhưng cũng có thể phát triển rất chậm nhiều năm trước khi nổi cao trên mặt da. Đối với tất cả những thương tổn tăng sắc tố ở niêm mạc, cần làm sinh thiết mặc dù về mặt lâm sàng chưa có biểu hiện ác tính.
– Ung thư tế bào hắc có giảm sắc tố xung quanh tổn thương
Hiện tượng này đôi khi cũng xảy ra ở xung quanh một nốt ruồi và thường xảy ra vào giai đoạn đầu của bệnh. Trên hình ảnh mô bệnh học người ta thấy có sự thâm nhiễm nhiều bạch cầu và có thể đây là phản ứng của cơ thể chống lại các tế bào ung thư. Ý nghĩa của hiện tượng này chưa rõ, nhưng những bệnh nhân như vậy thường có tiên lượng tốt.
– Ung thư tế bào hắc tố phát triển từ nốt ruồi
Trên 50% các trường hợp ung thư tế bào hắc tố xuất hiện ở vùng da bình thường. Tuy nhiên, ung thư tế bào hắc tố có thể xuất phát từ những tổn thương sắc tố (nốt ruồi, bớt sắc tố bẩm sinh). Bệnh nhân càng có nhiều nốt ruồi không điển hình càng có nguy cơ biến thành ung thư tế bào hắc tố.
Do vậy, cần theo dõi sự tiến triển của các nốt ruồi. Trong trường hợp nốt ruồi có những thay đổi, cần phẫu thuật cắt bỏ và nên theo dõi 3 đến 6 tháng một lần. Trường hợp cần thiết có thể chụp ảnh để dễ so sánh.
– Ung thư tế bào hắc tố thứ phát
Khoảng 5% ung thư tế bào hắc tố là thương tổn thứ phát mà không thấy thương tổn nguyên phát. Thương tổn thường là một khối u đơn độc, khu trú dưới da hoặc trong da hay niêm mạc. Thương tổn này có thể là sự di căn từ u hắc tố ở các cơ quan phủ tạng, hoặc ở da đã thoái triển. Thực tế cho thấy rất nhiều trường hợp không xác định được thương tổn nguyên phát.
Những ai đủ điều kiện ghép tế bào thượng bì điều trị bệnh bạch biến?
Phương pháp cấy ghép tế bào thượng bì trong điều trị bệnh bạch biến đạt hiệu quả rất cao, có thể lên tới 70-80% đặc biệt trong bạch biến đoạn, và thường rất ít tái phát. Tuy nhiên không phải người bệnh bạch biến nào cũng có thể thực hiện.
Theo BS. Hoàng Văn Tâm – Bệnh viện Da liễu Trung ương, các trường hợp đủ điều kiện để được chỉ định thực hiện kỹ thuật này bao gồm:
– Bệnh nhân mắc bạch biến ổn định ít nhất 1 năm (nghĩa là trong vòng 1 năm bạn không có tổn thương mới nào hoặc tổn thương cũ không lan rộng).
– Không có hiện tượng Kobner: không xuất hiện tổn thương bạch biến ở vùng chấn thương.
– Không có t.iền sử sẹo lồi do chấn thương.
Chuyên gia da liễu cho biết, cấy ghép tế bào thượng bì là phương pháp dùng tế bào thượng bì gồm: tế bào hắc tố, tế bào gai, một số tế bào gốc của chính cơ thể mình ghép vào tổn thương bạch biến.

Các bác sĩ sẽ lấy da ở vùng hông hoặc mặt trước đùi theo tỷ lệ 1/5 (nếu tổn thương rộng tỷ lệ này có thể là 1/10). Miếng da này được đưa vào trong dung dịch, qua các công đoạn sẽ tách lấy tế bào thượng bì, nuôi dưỡng, sau đó sẽ ghép vào vùng da bị bạch biến. Tế bào ghép vào sẽ được dùng gạc cố định và tháo ra trong vòng một tuần.
Mỗi 1 bệnh nhân mất khoảng 2-4 tiếng để hoàn thành xong tất cả quy trình tùy vào diện tích tổn thương.
“Thông thường người bệnh bạch biến chỉ cần ghép một lần, tuy nhiên người bệnh cũng có thể ghép hơn một lần để tăng hiệu quả. Thời gian để đạt hiệu quả thường sau 1-2 tháng, tối đa sau 6-12 tháng” – BS. Tâm chia sẻ.
Để đạt hiệu quả điều trị cao thì có thể kết hợp với điều trị bằng ánh sáng trị liệu. Sau điều trị, bệnh nhân có thể hoạt động và làm việc bình thường.
Hiện nay, Bệnh viện Da liễu Trung ương là địa chỉ chuyên khoa đầu ngành đã áp dụng thành công phương pháp ghép tế bào thượng bì tự thân không qua nuôi cấy điều trị bệnh bạch biến và các rối loạn giảm sắc tố da khác.
Bệnh bạch biến là một rối loạn sắc, biểu hiện là các vết trắng, không ngứa, không đóng vảy, giới hạn rõ, có thể xuất hiện bất cứ lứa t.uổi nào và ảnh hưởng nhiều đến tâm lý người bệnh.
Bệnh xuất hiện ở mọi loại da, mọi lứa t.uổi và tần suất như nhau giữa nam giới và nữ giới.
Bệnh bạch biến được xem như là bệnh tự miễn với xu hướng di truyền cơ bản trong đa số các ca bệnh.
Bệnh bạch biến không có nguyên nhân từ thiếu chăm sóc y tế.
Hành vi cá nhân hoặc trạng thái tinh thần có thể đóng vai trò quan trọng trong kiểm soát bệnh.
Bệnh bạch biến không phải là bệnh truyền nhiễm, không lây lan nhưng các tác nhân gây nhiễm khuẩn có thể đóng vai trò gián tiếp trong khởi phát ở một số trường hợp.
Bệnh bạch biến không liên quan đến chế độ ăn uống không phù hợp, nhưng chế độ ăn uống hợp lý có thể giúp điều trị, kiểm soát bệnh.
Bệnh bạch biến dường như không liên quan trực tiếp đến ô nhiễm, nhưng môi trường đóng vai trò quan trọng trong sự tiến triển của bệnh.
Hiện chưa thấy vai trò rõ ràng của yếu tố di truyền.
Các liệu pháp y tế và/hoặc phẫu thuật phù hợp có thể điều trị thỏa đáng cho hơn 75% các đối tượng bị ảnh hưởng.
Hãy lạc quan để kiểm soát bệnh! Hiện nay, có nhiều nghiên cứu được tiến hành trên toàn thế giới để tìm ra cách điều trị cho bệnh bạch biến.
